牢记“120”口诀,判断卒中能救命
发布时间:2018-10-30
发布人:
人民网
选择阅读字号:[
大
中
小 ]
昨日是第13个世界卒中日。《中国脑卒中防治报告(2017)》显示,2016年,心脑血管疾病在全球造成1760余万人死亡,是全球首位死亡病因。据测算,我国40岁以上人群现患和曾患脑卒中人数达1242万,患者年轻化趋势明显。秋冬季节是脑卒中的高发季。
现象 脑卒中患者年轻化趋势明显
26日深夜,35岁的廖先生连续打了5个小时网游,突然感觉右手发麻,连点鼠标的力气也没有了。他打算用右手支撑着从座椅上站起来,不料右胳膊和右腿都使不上劲。家人立即把他送到医院。医院启动卒中绿色急救通道,急救小组医生迅速做出了“急性脑梗死”的诊断。多亏送医及时,经过两个小时的全力抢救,廖先生终于转危为安。
脑卒中俗称中风,主要分为出血性卒中(脑出血或蛛网膜下腔出血)和缺血性卒中(脑梗死)两大类。其中,缺血性卒中更常见,占到80%以上。脑卒中具有高发病率、高致死率、高致残率、高复发率等“四高”特征。
“千万不要认为脑卒中是老年人才会得的病,目前中青年人群的发病率不断上升。”近年流行病学调查研究发现,在我国首次发生脑卒中的患者中,65岁以下人群所占比例已接近50%,其中约15%的患者发病年龄在45岁以下。
“气温降低会使人体血管收缩、血黏度增高、血压上升,这是影响脑卒中发作的外界因素。一半以上的脑卒中患者在秋末冬初气候骤变的时候发病。”专家表示,年龄是脑卒中发生的重要内因,55岁以后每过10年脑卒中的危险性增加1倍。近年,随着高血压、糖尿病、肥胖、动脉硬化等与脑卒中息息相关的慢性疾病呈现低龄化,中年人甚至年轻人突发脑血管病的风险相应上升。此外,脑卒中的“中年危机”还与工作压力过大、缺乏运动等因素有关。
就医 争分夺秒把握“黄金4.5小时”
近日,69岁的潘先生看电视时突然感觉左手发麻、无力,老伴发现他嘴角有些歪斜、吐字不清,立即拨打120急救电话送医。到达医院时,距离潘先生出现症状不到1个小时,他很快被确诊为脑梗死,经过药物溶栓治疗,大约1个小时后,他肢体麻木、口齿不清的症状明显好转。一周后,潘先生康复出院,没有留下后遗症。
72岁的刘女士却没有这么幸运。两周前,刘女士早晨起床时感觉有些头晕,右侧肢体无力,自以为是高血压引起的头晕,吃了点药又躺下休息。直到中午老伴叫她吃午饭,却发现她已经神志不清,右侧肢体完全不能动弹。老伴赶紧拨打了儿子的电话,等儿子开车回家,再把刘女士送到医院已是下午2时。由于错过了溶栓治疗的“时间窗”,医生只能通过手术取栓。目前,刘女士虽然脱离了生命危险,却留下了右侧肢体瘫痪的后遗症。
“同样因急性脑梗死住院,两名患者的治疗效果却有天壤之别,这与就医是否及时有很大关系。”胡劲松表示,急性缺血性脑卒中黄金治疗时间为4.5小时,也就是常说的溶栓治疗“时间窗”,而且治疗越早效果越好,必须争分夺秒。
预防 高危人群应尽早进行咨询
根据《脑卒中危险评分卡》,主要有8项可能导致脑卒中的危险因素:1.血压≥140/90毫米汞柱;2.血脂异常(或不知道);3.糖尿病;4.吸烟;5.心跳不规律;6.明显超重或肥胖;7.缺乏运动;8.有脑卒中家族史。在以上8项危险因素中,如果具有≥3项危险因素,或既往有脑卒中或短暂性脑缺血发作病史者,评定为脑卒中高危人群;具有<3项危险因素,但患有慢性病(高血压、糖尿病、心房颤动或瓣膜性心脏病)之一者,评定为脑卒中中危人群;具有<3项危险因素,且无慢性病者为脑卒中低危人群。专家建议,如果评定为脑卒中高危人群,建议尽早到医院卒中中心或神经内科进行咨询,接受定期随访和规范化干预管理,以减少或延缓脑卒中及其并发症的发生。
专家提醒,脑卒中需从源头上进行预防:戒烟和限制其他形式烟草的使用;合理饮食,增加新鲜蔬菜水果的摄入,每人每天食盐摄入量控制在6克以内,适量摄入动物蛋白质,如瘦肉、鱼类、禽类等;加强运动,每天至少进行30分钟的步行或家务劳动;积极预防治疗高血糖、高血压、高血脂。另外,对体内已形成的病理变化,如颈动脉斑块造成的狭窄等,要积极治疗。
现象 脑卒中患者年轻化趋势明显
26日深夜,35岁的廖先生连续打了5个小时网游,突然感觉右手发麻,连点鼠标的力气也没有了。他打算用右手支撑着从座椅上站起来,不料右胳膊和右腿都使不上劲。家人立即把他送到医院。医院启动卒中绿色急救通道,急救小组医生迅速做出了“急性脑梗死”的诊断。多亏送医及时,经过两个小时的全力抢救,廖先生终于转危为安。
脑卒中俗称中风,主要分为出血性卒中(脑出血或蛛网膜下腔出血)和缺血性卒中(脑梗死)两大类。其中,缺血性卒中更常见,占到80%以上。脑卒中具有高发病率、高致死率、高致残率、高复发率等“四高”特征。
“千万不要认为脑卒中是老年人才会得的病,目前中青年人群的发病率不断上升。”近年流行病学调查研究发现,在我国首次发生脑卒中的患者中,65岁以下人群所占比例已接近50%,其中约15%的患者发病年龄在45岁以下。
“气温降低会使人体血管收缩、血黏度增高、血压上升,这是影响脑卒中发作的外界因素。一半以上的脑卒中患者在秋末冬初气候骤变的时候发病。”专家表示,年龄是脑卒中发生的重要内因,55岁以后每过10年脑卒中的危险性增加1倍。近年,随着高血压、糖尿病、肥胖、动脉硬化等与脑卒中息息相关的慢性疾病呈现低龄化,中年人甚至年轻人突发脑血管病的风险相应上升。此外,脑卒中的“中年危机”还与工作压力过大、缺乏运动等因素有关。
就医 争分夺秒把握“黄金4.5小时”
近日,69岁的潘先生看电视时突然感觉左手发麻、无力,老伴发现他嘴角有些歪斜、吐字不清,立即拨打120急救电话送医。到达医院时,距离潘先生出现症状不到1个小时,他很快被确诊为脑梗死,经过药物溶栓治疗,大约1个小时后,他肢体麻木、口齿不清的症状明显好转。一周后,潘先生康复出院,没有留下后遗症。
72岁的刘女士却没有这么幸运。两周前,刘女士早晨起床时感觉有些头晕,右侧肢体无力,自以为是高血压引起的头晕,吃了点药又躺下休息。直到中午老伴叫她吃午饭,却发现她已经神志不清,右侧肢体完全不能动弹。老伴赶紧拨打了儿子的电话,等儿子开车回家,再把刘女士送到医院已是下午2时。由于错过了溶栓治疗的“时间窗”,医生只能通过手术取栓。目前,刘女士虽然脱离了生命危险,却留下了右侧肢体瘫痪的后遗症。
“同样因急性脑梗死住院,两名患者的治疗效果却有天壤之别,这与就医是否及时有很大关系。”胡劲松表示,急性缺血性脑卒中黄金治疗时间为4.5小时,也就是常说的溶栓治疗“时间窗”,而且治疗越早效果越好,必须争分夺秒。
快速判断脑卒中症状是救治的第一步,也是赢得抢救时间的关键。迅速识别脑卒中应牢记“120”口诀,即看1张脸:不对称,口角歪斜;查2只胳膊:平行举起,单侧无力;0(聆)听语言:言语不清,表达困难。
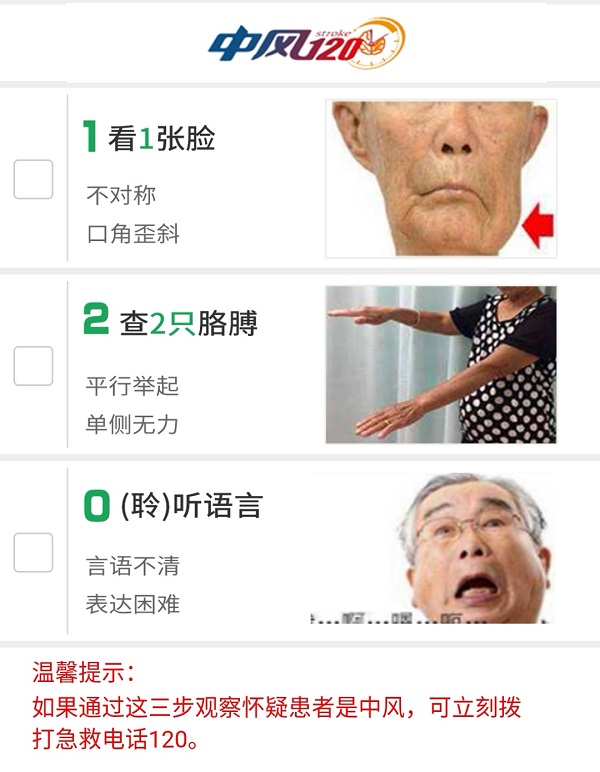
“发现上述任何突发症状,要第一时间怀疑是脑卒中,切不要观望,应立即拨打120急救电话。”专家提醒,最好就近送往有卒中中心的医院救治。
(点击链接:国家高级卒中中心地图)
预防 高危人群应尽早进行咨询
根据《脑卒中危险评分卡》,主要有8项可能导致脑卒中的危险因素:1.血压≥140/90毫米汞柱;2.血脂异常(或不知道);3.糖尿病;4.吸烟;5.心跳不规律;6.明显超重或肥胖;7.缺乏运动;8.有脑卒中家族史。在以上8项危险因素中,如果具有≥3项危险因素,或既往有脑卒中或短暂性脑缺血发作病史者,评定为脑卒中高危人群;具有<3项危险因素,但患有慢性病(高血压、糖尿病、心房颤动或瓣膜性心脏病)之一者,评定为脑卒中中危人群;具有<3项危险因素,且无慢性病者为脑卒中低危人群。专家建议,如果评定为脑卒中高危人群,建议尽早到医院卒中中心或神经内科进行咨询,接受定期随访和规范化干预管理,以减少或延缓脑卒中及其并发症的发生。
专家提醒,脑卒中需从源头上进行预防:戒烟和限制其他形式烟草的使用;合理饮食,增加新鲜蔬菜水果的摄入,每人每天食盐摄入量控制在6克以内,适量摄入动物蛋白质,如瘦肉、鱼类、禽类等;加强运动,每天至少进行30分钟的步行或家务劳动;积极预防治疗高血糖、高血压、高血脂。另外,对体内已形成的病理变化,如颈动脉斑块造成的狭窄等,要积极治疗。

